输血医学案例研究(6)造血细胞移植后持续性贫血(造血功能障碍骨髓移植后能完全康复吗)
原标题:输血医学案例研究(6)造血细胞移植后持续性贫血作者:医学薅羊毛导语:本文介绍输血医学案例研究(6),造血细胞移植后持续性贫血。

Case 6 Persistent Anemia After Hemopoietic Cell Transplantation案例6 造血细胞移植后持续性贫血老规矩,先介绍一下文中相关疾病纯红细胞再生障碍 (Pure red cell aplasia, PRCA )是一种罕见的血液疾病,当你的骨髓不能产生正常数量的红细胞时就会发生。
其 特征 是正细胞性(Normocytic)、正色素性贫血(Normochromic anemia),与外周血中的 网织细胞减少 (Reticulocytopenia)和骨髓中缺乏或少见 成红细胞(Erythroblast) 有关。
导致PRCA的原因是什么?纯红细胞再生障碍(PRCA)有 几种不同的原因 患有PRCA的人通常有潜在的疾病这也可能是药物的副作用人们可以 遗传 或 发生 PRCA,因为他们有一些疾病疾病例如,患有 Diamond Blackfan贫血 (一种通常在儿童时期诊断的遗传性贫血)的人可能会发展成纯红细胞再生障碍。
其他可能的原因 包括:自身免疫性疾病 (Autoimmune disease): 系统性红斑狼疮 (Systemic lupus erythematosus)、类风湿性关节炎(Rheumatoid arthritis)和炎症性肠病(Inflammatory bowel disease)等疾病是可能导致PRCA的自身免疫性病的例子。
血液肿瘤 (Blood cancer): 慢性淋巴细胞白血病 (CLL)和 大颗粒淋巴细胞白血病 (LGL)是与PRCA相关的 两种最常见的血液肿瘤 癌性肿瘤 (Cancerous tumors): 胸腺瘤 (Thymoma,胸腺癌)是与纯红细胞发育不全相关的 最常见的癌性肿瘤 。
病毒感染 (Viral infection): 细小病毒B19 (Parvovirus B19 )感染是PRCA的常见原因它影响免疫系统较弱的人,或存在其他影响骨髓的潜在疾病的人这种病毒会攻击你骨髓中的干细胞,阻碍这些干细胞会变成红细胞。
其他感染包括 人类免疫缺陷病毒 (HIV)、 EB病毒 和所有类型的 肝炎病毒 细菌感染 (Bacterial infection): C型链球菌 、 肺结核 和 细菌败血症 (Bacterial sepsis)可能导致PRCA。
药物 (Medication):许多不同的药物与PRCA有关例如, 红细胞刺激剂 (ESA)可能导致PRCAESA帮助你的身体产生更多的红细胞妊娠 (Pregnancy):有些人在妊娠期间发生PRCA分娩后病情消失。
正文一名 急性髓系白血病 (Acute myeloid leukemia)首次缓解的男性患者接受了一名来自无关女性捐献者的 造血细胞移植 (Hemopoietic cell transplantation)。
他接受了 氟达拉滨 (Fludarabine)30 mg/m2 iv×5天、 布舒芬 (Busulphan)3.2 mg/kg iv×2天和 阿仑单抗 (Alemtuzumab)20 mg/day iv×5天的减低强度预处理(Reduced-intensity conditioning, RIC),然后输注供体的造血干细胞(HSC)。
细胞剂量为3.7×10^6 CD34+细胞/kg受体体重从第+1天开始给药 环孢霉素A (Cyclosporine A)在第7天,患者出现发烧(38.4°C)和干咳;他服用了 庆大霉素 (Gentamycin)、 哌拉西林 (Piperacillin)和 粒细胞集落刺激因子 (Granulocyte colony-stimulating factor)。
三天后, 阿米卡星 (Amikacin)和 万古霉素 (Vancomycin)被作为二线抗生素被使用细菌培养 (Bacterial cultures)呈阴性胸部X光显示无肺实变(No lung consolidation)。
胸部CT显示双肺下部和中部弥漫性小阴影(Diffuse small opacities)增加伏立康唑(Voriconazole)和高剂量磺胺恶唑/甲氧苄啶(Sulphametoxazole/Trimethoprim)用于治疗。
在接下来的几天里,发烧消退第+21天 ,他的血液学结果是:白细胞计数为1.2×10^9/l,中性粒细胞占45%;血小板计数22×10^9/l(未输血);血红蛋白8.3g/dl 他接受了2个单位的红细胞输注 。
第+28天 ,白细胞计数为3.4×10^9/l,中性粒细胞占62%;血小板计数为57×10^9/l;血红蛋白为7.5g/dl患者的 原始血型为A、RhD阴性 ; 供体为AB、RhD阳性 患者 输注A型RhD阴性红细胞 。
移植前,患者的抗B抗体滴度为128 第+56天,他的红细胞检测出抗A抗体 阳性 ,抗B抗体和抗D抗体 阴性 ;在血浆中检测到抗B抗体滴度为16直接抗球蛋白试验(DAT)为阴性第+60天 ,患者的血红蛋白为8.1 g/dl;网织红细胞7×10^9/l;血小板144×10^9/l;中性粒细胞4.7×10^9/l;胆红素20μmol/l;乳酸脱氢酶190 iu/l;和铁蛋白(Ferritin)880 ng/ml。
外周血细胞嵌合(Peripheral blood cells chimerism)的DNA分析显示84%的CD3+细胞和100%的CD15+细胞来自供体来源给患者输注红细胞以维持血红蛋白高于8.0g/dl,在接下来的4个月内每周平均需要1.5个红细胞单位。

Q1. 您的诊断是什么?您将如何确认?A1. 该情景提示 移植后纯红细胞再生障碍 ( PRCA ),因为受体和供体之间存在严重的ABO血型不合据报道,这种情况下PRCA的发病率为10-30%尽管血小板和中性粒细胞再生可以无障碍地进行,但红细胞再生存在延迟,在移植后第+60天后持续输血依赖性和网织红细胞计数较低证明了这一点。
骨髓抽吸(Bone marrow aspirate)或环钻活检(Trephine biopsy)显示了 红细胞缺乏,通常在成红细胞早期 (Early erythroblast stage)“ 停滞 ”,而其他谱系正常成熟(图6.1和6.2)。

图6.1 纯红细胞再生障碍(PRCA)骨髓吸出物显示粒细胞、一个浆细胞、一些淋巴细胞和一个嗜碱性红细胞(箭头 )(Courtesy of Professor Judith Marsh, King’s College Hospital)
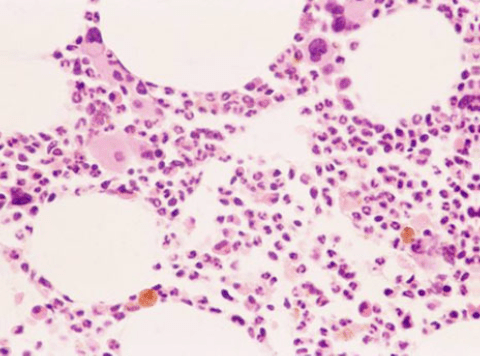
图6.2 纯红细胞再生障碍(PRCA)骨髓环钻显示几个巨核细胞(Megakaryocytes),许多处于不同成熟阶段的粒细胞(Granulocytic cells),以及少量成红细胞(Erythroblasts) (Courtesy of Professor Judith Marsh, King’s College Hospital)
Q2. 你将如何处理移植后的PRCA?A2. 移植后PRCA尚无既定治疗方法随着宿主血凝素滴度下降,红细胞再生通常会自发发生,尽管这可能需要几个月据报道,类固醇(Steroids)、血浆置换(Plasma exchange)、抗胸腺细胞球蛋白(Antithymocyte globulin)和促红细胞生成素(Erythropoietin)的治疗效果良好。
免疫调节措施,如环孢素的撤除(Cyclosporine withdrawal)或输注供体的淋巴细胞(Donor lymphocytes),在某些情况下已经成功;然而,必须权衡其益处与GVHD恶化的风险环孢素A (Cyclosporine A) 的剂量从第+90天开始逐渐减少。
第+120天,网织红细胞(Reticulocyte)计数为25×10^9/l,在移植后140天达到稳定的正常水平(>50×10^9/l)第+90天抗B抗体滴度为4,在第+120天后变得无法检测Q3. 在ABO血型不匹配的造血细胞移植的情况下,输血的红细胞、血小板和血浆应该是什么血型?。
A3. 在主要ABO血型不匹配(Major ABO mismatch)的情况下,应使用受体型红细胞(Recipient type red cells),直到宿主血凝素(Host hemagglutinin)变得无法检测,DAT变为阴性。
从此刻,可以给予供体型红细胞(Donor type red cells)在实践中,这意味应使用O型红细胞,除外A型(或B型)受体,接受AB型供体的造血细胞;在这种情况下,可以使用A型(或B型)红细胞(参见上述案例)。
血小板和血浆应为供体类型一般来说,O型血小板是最不优选的选择,以避免输注具有高滴度血凝素的产品在ABO血型轻微不匹配(Minor mismatch)的情况下, 红细胞应为 供体型 (Donor type) (同样是最常见的O型),而 血小板和血浆应为 受体型 (Recipient type)。
大约5-7%的同种异体移植是双向的,即受体A型、供体B型,反之亦然对于这些患者,建议使用O型红细胞和AB型血浆血小板的首选为AB型;然而,由于这些血小板并不总是可获得的,血小板的第二选择是受体类型的血小板(图6.3)。
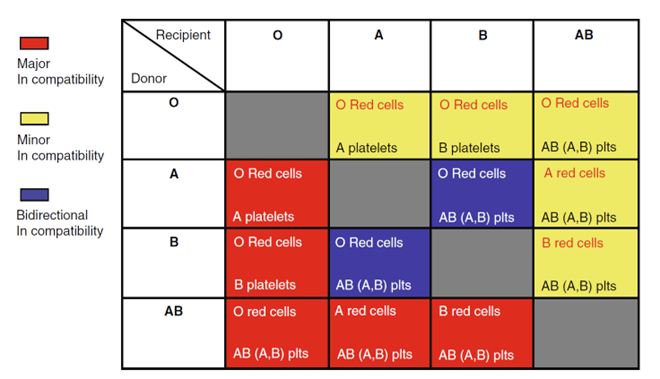
图6.3. ABO血型不匹配移植后的血液制品选择红色方块 :ABO主要不匹配; 黄色方块 :轻微失配; 蓝色方块 :双向不匹配策略应用至受体的抗A/B不可检测且DAT阴性(主要和双向失配),或直到完全转化为供体ABO型且阴性DAT(轻微失配)。
Q4. 造血细胞移植中RhD错配的影响是什么?A4. 从RhD阳性供体向RhD阴性受体的移植很少导致对RhD的敏感性,因为受体在移植前后往往会受到严重的免疫抑制然而,建议输血RhD阴性红细胞,直到转变为供体类型。
在对等情况下(Reciprocal situation),供体来源的淋巴细胞可能产生抗D抗体,导致过客淋巴细胞溶血(Passenger lymphocyte hemolysis)尚未报道Rh抗体会导致红细胞再生障碍。
评论(COMMENTARY)与ABO不匹配在实体器官移植中的关键重要性不同,ABO不匹配对造血细胞移植(Hemopoietic cell transplantation, HCT)后生存率(Survival)、复发率(Relapse)和GVHD发生率的影响存在一定争议。
虽然一些报告声称ABO血型轻微不匹配的患者GVHD的发病率增加,但其他报告否认其显著影响同样,在一些研究中发现ABO错配(Mismatch)会显著降低存活率,但在其他研究中则没有应该记住,HCT后的生存率以及GVHD发生率取决于多种因素,并且随着更复杂的HLA分型、更新的调节方案和更好的支持治疗,这些年来已经有所改善。
显然,要回答这些问题,需要对大量移植患者进行系统的回顾尽管ABO错配对主要移植结局有影响,但它与HCT后不同的免疫并发症有关轻微ABO血型不合可能导致“过客淋巴细胞综合征”(见案例5的“评论”)主要ABO血型不合可能导致:(1)供体红细胞立即溶血,特别是当骨髓作为造血干细胞(HSC)来源时;在这种情况下,应从供体骨髓中预防性去除红细胞;(2)迟发性红细胞移植/PRCA;(3)罕见的情况下,由于持续存在的宿主血凝素,新产生的供体红细胞发生溶血,通常发生在移植后60-70天左右。
Bolan等人(2001)认为,与标准的预处理移植(Standard conditioning transplants)相比,RIC(减低强度的预处理)后宿主血凝素消失延迟,导致PRCA(纯红细胞再障)发生率更高。
相反,一项对134例HSC移植的研究(Mijovic等人,2008年)显示,减低强度的预处理移植和标准预处理移植之间的宿主血凝素动力学几乎相同这两项研究之间的一个显著差异是,后者使用了阿伦单抗(Alemtuzumab)作为预处理的一部分,这可能对宿主免疫反应产生了深远影响。
除了异体免疫移植后溶血反应(Alloimmune post-transplant hemolytic reaction)外,自体免疫性溶血性贫血(Auto immune hemolytic anemia)并发于2-3%的同种异体HSC移植,尽管一些报告指出在T细胞耗竭移植(T-cell-depleted transplants)的发生率较高。
与HSC移植后立即发生的“过客淋巴细胞”综合征和ABO相关的PRCA不同,AIHA的发病高峰在移植后7-10个月,发病范围为2-24个月移植后AIHA通常能自动恢复(Resilient,具有弹性),但在血清学上与特发性AIHA难以区分。
参考(References)Bolan CD, Leitman SF, Griffi th LM, et al. Delayed donor red cell chimerism and pure red cell aplasia following major ABO-incompatible nonmyeloablative hematopoietic stem cell transplantation. Blood. 2001;98:1687–94.
Mijovic A, Abdallah A, Pearce L, et al. Effects on erythropoiesis of alemtuzumab-containing reduced intensity and standard conditioning regimes. Br J Haematol. 2008;142:444–52.
(完)本文转载自其他网站,不代表健康界观点和立场。如有内容和图片的著作权异议,请及时联系我们(邮箱:guikequan@hmkx.cn)返回搜狐,查看更多责任编辑:
以上就是关于《输血医学案例研究(6)造血细胞移植后持续性贫血(造血功能障碍骨髓移植后能完全康复吗)》的全部内容,本文网址:https://www.7ca.cn/baike/1918.shtml,如对您有帮助可以分享给好友,谢谢。
